第8回: これからの医師はジェネラリストが生き残る

■ 記事作成日 2016/8/9 ■ 最終更新日 2017/12/6
ジェネラリスト医師が重宝される時代を予感する

元看護師のライター紅花子です。
このコラムでは、私の約10年の看護師経験の中で感じた“医師として活躍するために必要な素質”について考えてみたいと思います。
医師になるためのカリキュラムは、数年前から色々と変更がなされていることは、前回のこのコラムでお伝えしました。今回はその中でも、ジェネラリストが求められているという内容について、考えてみたいと思います。
現在の医学教育モデル・コア・カリキュラムで求められる医師像
そもそも、平成22年に行われた改訂のきっかけは、平成20年度に文部科学省と厚生労働省の合同で開催された「臨床研究制度のあり方等に関する検討会」での結果を踏まえ、「医学教育カリキュラム検討会」が開催されたことがきっかけです。
その中で、
- 基本的診療能力の確実な習得
- 地域の医療を担う意欲・使命感の向上
- 基礎と臨床の有機的連携による研究マインドの涵養
これらの観点からの改訂が提言されました。
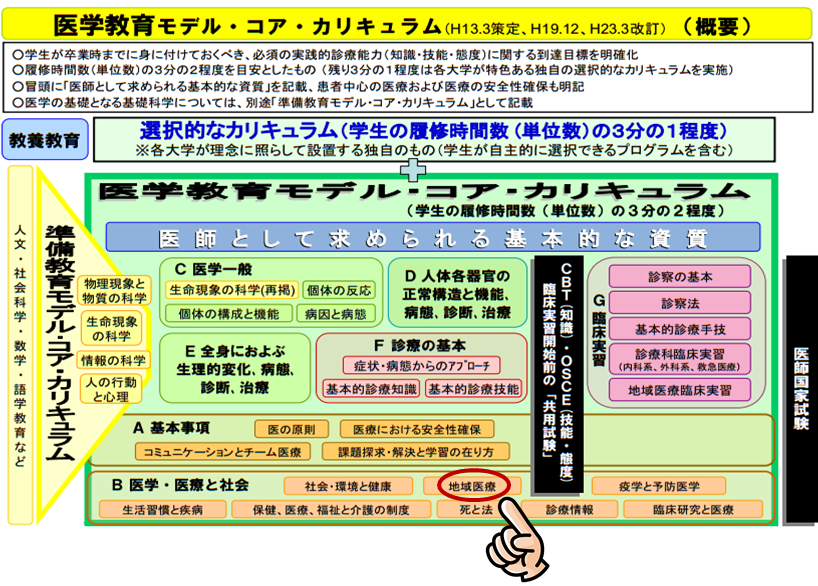
その後、専門の研究委員会などが開催され、現在の「医学教育モデル・コア・カリキュラム」へと変わっていきました。平成19年度、および平成22年度の改訂で、「地域医療」は「医師として求められる基本的な資質」の中に組み込まれています。
図1 医学教育モデル・コア・カリキュラムの概要
文部科学省 医学教育モデル・コア・カリキュラム-教育内容ガイドライン より抜粋、改変
原点となる「地域医療」の考え方
では、そもそもの原点である「地域医療」という言葉を考えてみます。
「地域医療」とは、1つの病院内での治療やケアという枠組みにとらわれず、地域住民の健康を、地域全体で支える医療体制のことであり、医師だけではなくその他の医療従事者が中心となって、地域住民に対する疾病の予防や健康維持、健康増進の活動を行うことです。
現在では当たり前のように感じる考え方ですが、こういった考え方が世の中に認められるようになったのは、1990年代の終わりごろのようです。
当時はまだ「へき地医療」などという言葉の方が一般的だったようですが、山間部や離島など、いわゆる「無医村」の問題が表面化したことが発端でした。
その後、地域による医療格差や、高齢化問題、福祉(介護)体制の問題などと絡みあいながら、「地域医療」という言葉が一般的になってきました。
現在では、どの都道府県にも「地域医療支援病院」が複数、設置されていますが、この制度は平成9年の第3次医療改革で明確化されました。第3次医療改革の主旨には、以下のように書かれています。
近年、人口構造の高齢化の進展、慢性疾患中心の疾病構造への変化、医療の質の向上に対する国民の要望の高まり等、我が国の医療を取り巻く環境は著しく変化している。こうした中で、要介護者の増大に対応するための介護体制の整備を図ることが重要な課題となっており、また、日常生活圏において、通常の医療需要に対応できるよう医療提供体制の整備を図ることや、患者の立場に立った医療に関する情報提供を促進することが一層求められている。
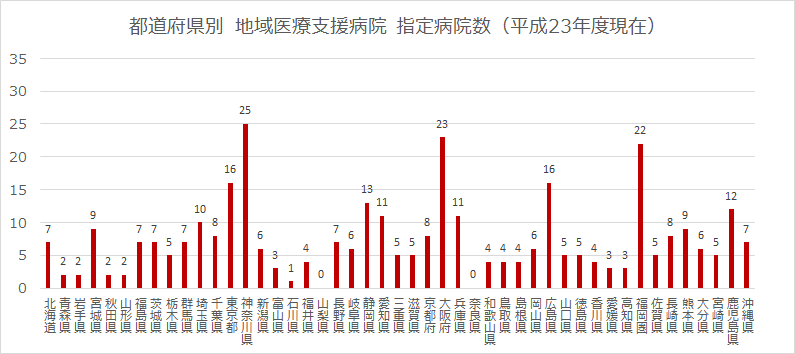
その後、数回の医療制度改革を経ながら、現在のような地域医療支援病院の姿になってきたようです。少し古いデータですが、平成23年度には全国で340の病院が「地域医療支援病院」の指定を受けています。
図2 都道府県別 地域医療支援病院 指定病院数(平成23年度現在)
指定を受けている病院数としては、やはり首都圏およびその周辺が多いようです。平成23年度の時点では、ゼロという都道府県もありました。
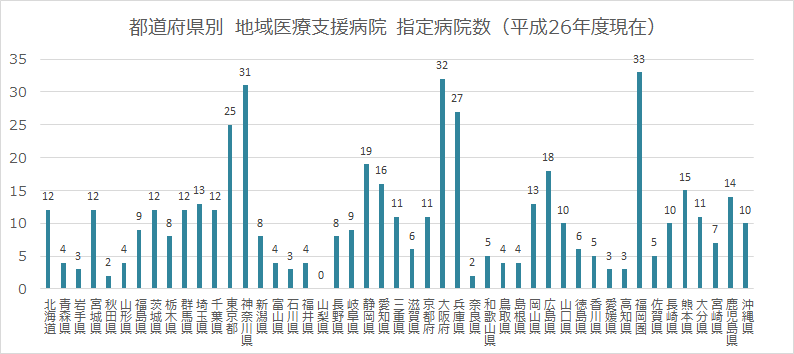
その後、指定病院数は確実に増え、平成26年度現在では495となり、翌年度には500を超えているそうです。
図3 都道府県別 地域医療支援病院 指定病院数(平成26年度現在)
「地域医療」において求められる医師像は大きく2つ?
日本国内において、「地域医療連携」や「地域医療支援病院」という体制づくりが重要視されているのは周知の事実ですが、ではその中で求められる医師像とはどのようなものでしょうか。
「地域医療支援病院」として指定を受けている病院の姿は、以下の要件を満たしてなくてはなりません。
- 開設主体:原則として国、都道府県、市町村、社会医療法人、医療法人等
- 紹介患者中心の医療を提供していること
- 紹介率80%を上回っていること(紹介率が60%以上であって、承認後2年間で当該紹介率が80%を達成することが見込まれる場合を含む。)
- 紹介率が60%を超え、かつ、逆紹介率が30%を超えること
- 紹介率が40%を超え、かつ、逆紹介率が60%を超えること
- 救急医療を提供する能力を有すること
- 建物、設備、機器等を地域の医師等が利用できる体制を確保していること
- 地域医療従事者に対する研修を行っていること
- 原則として200床以上の病床、及び地域医療支援病院としてふさわしい施設を有すること など
分かりやすく言えば「救急搬送を受け入れることができる病院で、地域内(おおよそは二次医療圏内あるいはその周辺地域)の診療所等や病床数が少なめの病院等との連携が図れており、地域内の他医療機関の医療従事者や地域住民に対しての研修や啓発活動が行えること」というところでしょうか。
つまり、地域医療支援病院としての指定を受けるためには、自院が地域の中核となるべき病院であることと、地域内の医療機関との棲み分けがきちんとできていることが条件です。
そうなると、地域ごとに必要な医師の姿としては
- 専門性をもって救急医療に対応できること(スペシャリスト)
- 専門的な分野以外でも患者の診療ができること(ジェネラリスト)
この2つが必要になります。
かかりつけ医も「ジェネラリスト」の資質をもっている必要性がありますが、一方で「専門医」も、患者さんからみれば「かかりつけ医」になりますから、かかりつけ医=ジェネラリストとは、ならないようです。
ジェネラリスト?スペシャリスト?
ジェネラリストは、総合医、総合内科医、総合診療医などいくつかの呼び方がありますが、これらの医師の育成は、研修医(レジデント)の時期に行われることが多いようです。
カリキュラムとして、大学病院が独自に行うプログラムや、都道府県が独自で後期臨床研修システムを設けているところもあります(東京都や神奈川県など)。
共通しているのは、どちらかではなく、両方の研修を受けるという点です。その分、研修期間が長くなることもあるかもしれません。例えば東京都の場合、2年間の前期臨床研修後、計8年近くの研修を受けると、晴れて都立病院の医員や医長として採用されるようです。
この他、ジェネラリストの活躍の場としては、診療所などの院長や勤務医、災害派遣、在宅医療などがあります。
力のある医師は活躍地域を問わない

医師として長く活躍するためには、地域住民の求める医師像も心の片隅に置いておく必要があります。
例えば診療所や在宅医療であれば、今後はニーズが右肩上がりに高くなりますが、その中でより多くの患者さん(地域住民)に信頼される医師であれば、どこの地域に赴任しても、活躍することは可能です。
その根底にあるのは「全身をくまなく診察できるか」という広くて深い診察能力ではないでしょうか。
参考資料
文部科学省
モデル・コア・カリキュラムの改訂に関する専門研究委員会(平成22年度)(第3回)合
医学教育モデル・コア・カリキュラム-教育内容ガイドライン-平成22年度改訂版(その1)
http://www.mext.go.jp/component/b_menu/shingi/toushin/__icsFiles/afieldfile/2011/06/03/1304433_1.pdf
同上
医学教育モデル・コア・カリキュラム-教育内容ガイドライン-平成22年度改訂版(その2)
http://www.mext.go.jp/component/b_menu/shingi/toushin/__icsFiles/afieldfile/2011/06/03/1304433_2.pdf
同上
医学教育モデル・コア・カリキュラム-教育内容ガイドライン-平成22年度改訂版
http://www.mext.go.jp/component/a_menu/education/detail/__icsFiles/afieldfile/2013/11/15/1324090_21.pdf
厚生労働省
医学教育の改善・充実に関する調査研究協力者会議 第一次報告
http://www.mhlw.go.jp/shingi/2006/12/dl/s1215-10i.pdf
同上
医療法の一部改正について
http://www.mhlw.go.jp/topics/bukyoku/isei/igyou/igyoukeiei/tuchi/091226.pdf
同上
第1回特定機能病院及び地域医療支援病院のあり方に関する検討会資料
資料3-1 地域医療支援病院について
http://www.mhlw.go.jp/stf/shingi/2r985200000253pd-att/2r985200000253tc.pdf
この記事をかいた人

医師キャリア研究のプロが先生のお悩み・質問にお答えします
ツイート









 数ある医師転職支援会社への登録に迷ったら・・・
数ある医師転職支援会社への登録に迷ったら・・・

















 医師紹介会社は
医師紹介会社は 当サイトでは公平な医師紹介会社レビューを行うために、
当サイトでは公平な医師紹介会社レビューを行うために、